Kaikista sairauksista ei ole niin monia patologioita, joissa valkoisen plakin esiintymiseen ei liity hypertermiaa. Kuumeen korkeus ei riipu vain patogeenisten mikro-organismien ominaisuuksista, vaan myös ihmisen immuunijärjestelmän ominaisuuksista. Plakkia risoissa ilman kuumetta voidaan havaita vakavan sairauden aiheuttaman vakavan immuunipuutosen yhteydessä.
 Patologioita, joissa hypertermia kirjataan subfebriililuvuilla tai sitä ei havaita ollenkaan, ovat:
Patologioita, joissa hypertermia kirjataan subfebriililuvuilla tai sitä ei havaita ollenkaan, ovat:
- nielumykoosi;
- stomatiitti;
- Simanovsky-Vincentin kurkkukipu;
- krooninen tonsilliitti.
Faryngomykoosi
Tulehduksellisen fokuksen esiintymistä risojen ja nielun alueella sieni-patogeenien aktivoitumisen vuoksi kutsutaan pharyngomykoosiksi. Nykyään kolmasosa kaikista nielun tartuntataudeista on sieni-infektio. Se yhdistetään usein keiliitin, ientulehduksen tai stomatiitin kanssa.
Useimmissa tapauksissa taudin kehittymisen aloitteentekijät ovat opportunistiseen ryhmään kuuluvat candida-sienet. Ne pystyvät saastuttamaan paitsi suun limakalvon myös ihon ja sukuelimet. On melko harvinaista, että diagnoosissa havaitaan homeita. Alistavia tekijöitä ovat:
- heikentynyt immuunijärjestelmä;
- usein SARS;
- vakavat somaattiset sairaudet;
- tuberkuloosi;
- syöpä;
- pitkä antibioottihoito, hormonaalisten aineiden ja sytostaattien ottaminen;
- irrotettavien hammasproteesien läsnäolo.
Faryngomykoosin luokitus sisältää patologiatyyppejä, jotka eroavat kliinisistä oireista:
- pseudomembranoottinen - siinä on valkoinen pinnoite risojen ja nielun pinnalla;
- erytematoottiselle on ominaista punoitusalueiden ilmaantuminen limakalvolle, jolla on sileä pinta;
- hyperplastisille - valkoisten plakkien muodostuminen, joita on vaikea poistaa limakalvolta, on ominaista;
- erosiivis-haavaisten leesioiden yhteydessä pinnallisen limakalvon haavaumia havaitaan.
Oireisesti pharyngomykoosi ilmenee:
- hikoilu, epämukavuus, polttava tunne, suunielun kuivuus;
- kurkun kipu, jota pahentaa suolaisten tai pippuristen ruokien nauttiminen;
- päänsärky;
- huonovointisuus;
- lymfadeniitti;
- subfebriilitila (ei aina).
Diagnoosissa otolaryngologi selvittää anamneesin, analysoi vaivat ja tekee tutkimuksen. Faryngoskooppi paljastaa limakalvon turvotuksen, valkeahkoja kalvoja, jotka leviävät risoihin, kieleen, holvikaariin ja nielun takaseinämään. Atrofisten alueiden taustalla havaitaan hypertofiaharjanteita.
Bakteriologisella tutkimuksella ja mikroskopialla on ratkaiseva rooli diagnostiikassa. Näiden menetelmien ansiosta määritetään patogeenisten mikro-organismien tyyppi ja niiden vastustuskyky lääkkeille.
Kun Candida-sienet aktivoituvat, havaitaan plakin juustomainen koostumus, joka voidaan helposti poistaa. Kun kalvot vaikuttavat homeisiin, ne ovat keltaisia ja niitä on vaikea poistaa.
Faryngomykoosi esiintyy usein kroonisessa muodossa, jossa on toistuvia pahenemisvaiheita. Pahenemisen ulkopuolella vain suunielun paikalliset oireet häiriintyvät.
Taudin edetessä riski saada paratonsillaarinen, nielun paise ja sepsis kasvaa.
Hoidossa käytetään paikallisia ja systeemisiä lääkkeitä. Antimykoottisten lääkkeiden ottaminen kestää jopa 14 päivää, jonka jälkeen kurkkunäppäimet toistetaan. Taudin monimutkaisen kulun yhteydessä sairaalahoito on aiheellinen.
Paikallinen hoito sisältää nielun seinämän hoidon ja rauhasten huuhtelun. Pakollinen kohde on immuunikorjaus, samoin kuin samanaikaisten sairauksien hoito.
Aftoottinen stomatiitti
Eroosiovaurioiden aiheuttama suun limakalvon pintakerroksen vaurioituminen johtaa tiettyjen kliinisten oireiden ilmaantumiseen. Stomatiitin syitä ei ole vielä selvitetty, vain altistuvat tekijät erotetaan:
- heikentynyt immuunipuolustus;
- suunhoitotuotteiden käyttö natriumlauryylisulfaatilla;
- trauma (limakalvon pureminen);
- avitaminoosi;
- hermostunut rasitus;
- hormonaaliset muutokset (kuukautiskierto, raskaus);
- allergiaa aiheuttavat elintarvikkeet (sitrushedelmät, suklaa);
- geneettinen taipumus.
Taudin muodon perusteella on olemassa:
- fibriininen, jossa mikroverenkierto on häiriintynyt, ilmestyy afteja, joissa on valkoinen kukinta. 2 viikon kuluttua haavauma epitelisoituu;
- nekroottinen, jolle on ominaista tuhoisat prosessit, joiden vuoksi
 aftat näkyvät kudosnekroosin taustalla. Sairaus havaitaan vakavan samanaikaisen patologian läsnä ollessa. Haavat ovat kivuttomia, epitelisoituneet kokonaan kuukaudessa;
aftat näkyvät kudosnekroosin taustalla. Sairaus havaitaan vakavan samanaikaisen patologian läsnä ollessa. Haavat ovat kivuttomia, epitelisoituneet kokonaan kuukaudessa; - rakeinen, kun rauhasten kanavat ovat vahingoittuneet ja kivuliaita afteja kehittyy;
- arpeutumista, jossa aftit muuttuvat nopeasti syväksi haavaisiksi vaurioiksi. Paraneminen tapahtuu 3 kuukauden kuluttua arven muodostumisesta;
- muodonmuutos, vakavin, koska haavat ovat syviä, usein uusiutuvat, mikä johtaa kitalaen, kaarien ja huulten muodonmuutokseen.
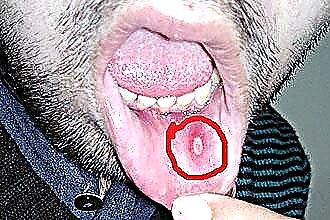
Aftiset viat ja valkoinen plakki nielurisoissa ilman kuumetta on erotettava muista stomatiitin muodoista (herpeettinen, haavainen-nekroottinen). Terapeuttinen taktiikka perustuu paikalliseen ja systeemiseen hoitoon.
Suunontelon paikallinen hoito furatsiliinilla tai klooriheksidiinillä on määrätty. Kipuoireyhtymän esiintyessä aftiset viat hoidetaan glyseriinimassalla, jossa on anestesiaa (novokaiini). Allergisesta alkuperästä perään määrätään lääkkeitä, joissa on hormonaalisia, verisuonikomponentteja, anestesia-aineita ja antikoagulantteja.
Pahenemisen aikana entsyymejä, vitamiineja, propolisia ja Kalanchoe-mehua käytetään nopeuttamaan paranemista. Systeemiseen vaikutukseen on osoitettu antihistamiinit (Suprastin, Zodak). Joissakin tapauksissa harkitaan rokotuskysymystä, viruslääkkeiden ja immunostimuloivien lääkkeiden määräämistä.
Lääketieteellinen kompleksi sisältää myös fysioterapeuttisia toimenpiteitä, esimerkiksi fono-, elektroforeesin tai laserin. Hoidon aikana vaaditaan hypoallergeenista ruokavaliota.
Angina Simanovsky-Vincent
 Lämpötilan puuttuminen aikuisella risojen vaurion taustalla voi viitata Simanovsky-Vincentin angina pectoriksen kehittymiseen. Tämän nielurisatulehduksen muodon hypertermiaa havaitaan harvoin, joten ei ole aina mahdollista tulkita oikein paikallisten oireiden ilmaantumista orofarynxissa.
Lämpötilan puuttuminen aikuisella risojen vaurion taustalla voi viitata Simanovsky-Vincentin angina pectoriksen kehittymiseen. Tämän nielurisatulehduksen muodon hypertermiaa havaitaan harvoin, joten ei ole aina mahdollista tulkita oikein paikallisten oireiden ilmaantumista orofarynxissa.
Taudin kehittymistä provosoivien syiden joukossa on korostettava ehdollisesti patogeeniset mikrobit suuontelossa, jotka tietyissä olosuhteissa muuttuvat patogeenisiksi. Näihin mikro-organismeihin kuuluvat spirokeetta sekä fusiform sauva. Altistavista tekijöistä on syytä huomata:
- heikentynyt immuunisuojelu johtuen toistuvista akuuteista hengitystievirusinfektioista, vakavan samanaikaisen patologian pahenemisesta, tuberkuloosista tai syövästä;
- veren sairaudet;
- hypovitaminoosi;
- huono suuhygienia.
Kliinisesti tonsilliitti ilmenee runsasta syljeneritystä, mädäntynyttä hajua, lähekkäin sijaitsevien imusolmukkeiden suurenemista ja kipua suunielun alueella.
Diagnoosin aikana suoritetaan nielun tähystys, jonka ansiosta on mahdollista visualisoida vahingoittuneet rauhaset, kudosten turvotus, löystyminen ja valkokeltaiset plakit. Kalvo on helppo poistaa, jättäen haavaiset viat epätasaisilla reunoilla.
Patogeenisten mikro-organismien tyyppi voidaan määrittää käyttämällä viljelyanalyysiä. Tutkimusmateriaali otetaan risojen pinnasta, minkä jälkeen se kylvetään. PCR suoritetaan myös patogeenisten mikrobien tyypin määrittämiseksi nopeammin.
Angina pectoriksen uusiutumisen riskin vähentämiseksi on suositeltavaa noudattaa suuhygieniaa, vahvistaa immuunipuolustusta ja desinfioida viipymättä krooniset infektiopesäkkeet.
Krooninen tonsilliitti
Useimmissa tapauksissa plakki kurkussa ilman lämpötilaa kirjataan kroonisessa nielurisatulehduksessa. Syitä, jotka provosoivat tarttuvan ja tulehdusprosessin kronisoitumista risoissa, ovat:
- heikentynyt immuunipuolustus;
- infektioiden jälkeinen tila (tulirokko, kurkkumätä, tuhkarokko);
- vakava hypotermia;
- suuret annokset antibakteerisia lääkkeitä pitkällä kurssilla;
- vakavat samanaikaiset sairaudet;
- nenähengityshäiriö (heinänuha, väliseinän kaarevuus, adenoidiitti);
- nenänielun krooniset tartuntataudit;
- kariesta.
Useimmissa tapauksissa diagnoosi paljastaa stafylokokin tai streptokokin. Kliinisten oireiden vakavuuden vuoksi erotetaan useita muotoja:
 yksinkertainen - ilmenee paikallisina oireina turvotuksena, kaarien paksuuntumisena, märkivän vuodon ilmaantumisena ja aukkojen täyttämisessä korkilla. Alueelliset imusolmukkeet ovat suurentuneet ja herkkiä tunnustelun aikana;
yksinkertainen - ilmenee paikallisina oireina turvotuksena, kaarien paksuuntumisena, märkivän vuodon ilmaantumisena ja aukkojen täyttämisessä korkilla. Alueelliset imusolmukkeet ovat suurentuneet ja herkkiä tunnustelun aikana;- myrkyllis-allerginen 1 aste - ominaista paikallisten ja systeemisten ilmenemismuotojen yhdistelmä. Henkilö on huolissaan huonovointisuudesta, nivelkivuista ja rintakivuista. Diagnoosin jälkeen EKG ei paljasta muutoksia. Heikentyneen immuunijärjestelmän taustalla paranemisprosessi hengityselinten sairauksien ja tonsilliitin pahenemisen jälkeen pitenee;
- myrkyllis-allerginen luokka 2, jossa havaitaan toiminnallisia muutoksia sisäelimissä (maksa, munuaiset, sydänlihas). EKG paljastaa sydänlihasvauriosta johtuvat sydämen rytmihäiriöt.
Komplikaatioita ovat reuma, sydänvauriot, sydänlihastulehdus, endokardiitti, sepsis ja rauhasvauriot. Paikallisesti on myös mahdollista muodostaa paratonsillaarinen paise.
Kroonisen tonsilliitin oireet ovat:
- kyhmy kurkussa;
- kutitus;
- kuivuus;
- epämiellyttävä haju.
Pahenemisjaksojen aikana lämpötilan nousu on mahdollista, yleisten kliinisten oireiden ilmaantuminen, esimerkiksi huonovointisuus, päänsärky ja uneliaisuus. Kurkkukipu lisääntyy merkittävästi tarttuvien patogeenien aktivoitumisen vuoksi.
Diagnostiikassa käytetään faryngoskoopiaa ja laboratoriotutkimuksia. Suunnielun tutkimuksessa paljastuu kaarien limakalvon punoitus, paksuuntuminen, joka voi kasvaa yhdessä rauhasten kanssa. Pinnalla näkyy plakki, joka johtuu märkivän vuodon leviämisestä aukoista.
Hoito koostuu paikallisten antibakteeristen lääkkeiden (Bioparox) tai yleisten (amoksisilliini) määräämisestä, huuhtelusta ja inhalaatiosta liuoksilla, joilla on antiseptisiä, kipua lievittäviä ja tulehdusta ehkäiseviä vaikutuksia.
Kuumeen puuttuminen ei tarkoita sairauden puuttumista.

 aftat näkyvät kudosnekroosin taustalla. Sairaus havaitaan vakavan samanaikaisen patologian läsnä ollessa. Haavat ovat kivuttomia, epitelisoituneet kokonaan kuukaudessa;
aftat näkyvät kudosnekroosin taustalla. Sairaus havaitaan vakavan samanaikaisen patologian läsnä ollessa. Haavat ovat kivuttomia, epitelisoituneet kokonaan kuukaudessa; yksinkertainen - ilmenee paikallisina oireina turvotuksena, kaarien paksuuntumisena, märkivän vuodon ilmaantumisena ja aukkojen täyttämisessä korkilla. Alueelliset imusolmukkeet ovat suurentuneet ja herkkiä tunnustelun aikana;
yksinkertainen - ilmenee paikallisina oireina turvotuksena, kaarien paksuuntumisena, märkivän vuodon ilmaantumisena ja aukkojen täyttämisessä korkilla. Alueelliset imusolmukkeet ovat suurentuneet ja herkkiä tunnustelun aikana;