Normaalisti syke on epävakaa. Se kiihtyy kuormituksen alaisena ja palaa entiselleen, kun se on mahdollista. Joskus tätä ei tapahdu, sitten lääkäri puhuu rytmihäiriöstä. Sen suotuisin muoto on supraventrikulaarinen takykardia. Mutta kuten muutkin patologiat, ilman asianmukaista hoitoa se kuluttaa sydänlihasta ja johtaa sydämen vajaatoimintaan.
Kuvaus
Supraventrikulaariset (tai supraventrikulaariset) takykardiat (SVT) ovat suuri joukko sydämen rytmihäiriöitä, joissa on vähintään 3 peräkkäistä sydämenlyöntiä yli 100 lyöntiä minuutissa.
Kuten nimestä voi päätellä, rytmihäiriöitä aiheuttavien patologisten impulssien lähde sijaitsee kammioiden yläpuolella - eteisessä, atrioventrikulaarisessa liitoksessa ja sinoatriaalisolmukkeessa.
NVT ovat paljon vähemmän hengenvaarallisia kuin kammiotakykardiat! Suuri vaara ei ole itse takykardiat, vaan sairaudet, joita vastaan ne kehittyvät.
Rytmihäiriöiden esiintyvyys on 2,25 per 1000 ihmistä. Useimmiten naiset kärsivät. Jakauma ikäryhmien (lapset, aikuiset, vanhukset) kesken vaihtelee kunkin yksittäisen SVT-tyypin osalta. Esimerkiksi sinustakykardia (voit lukea siitä lisää täältä) diagnosoidaan usein lapsilla, samoin kuin kammioiden varhaisen repolarisaation oireyhtymä. ICD:ssä supraventrikulaariset takyarytmiat on koodattu I47.0 ja I47.1.
NVT:n kliiniset ilmenemismuodot ovat hyvin erilaisia - täysin oireettomasta taudista toistuvaan tajunnan menetykseen.
Esiintymisen syyt
Monet supraventrikulaarisen takykardian esiintymiseen vaikuttavat syyt voidaan jakaa kahteen ryhmään:
- Ekstrakardiaalinen - ulkoiset tekijät, sairaudet tai tilat, jotka eivät liity sydämeen ja jotka voivat laukaista rytmihäiriön:
- henkinen stressi tai fyysinen rasitus;
- nikotiinin, alkoholin, kofeiinin, huumeiden (sydänglykosidit, masennuslääkkeet, diureetit) käyttö;
- endokrinologiset sairaudet - esimerkiksi kilpirauhasen liikatoiminta (tyrotoksikoosi) tai adrenaliinia ja norepinefriiniä tuottava lisämunuaisen kasvain (feokromosytooma);
- kuume;
- anemia;
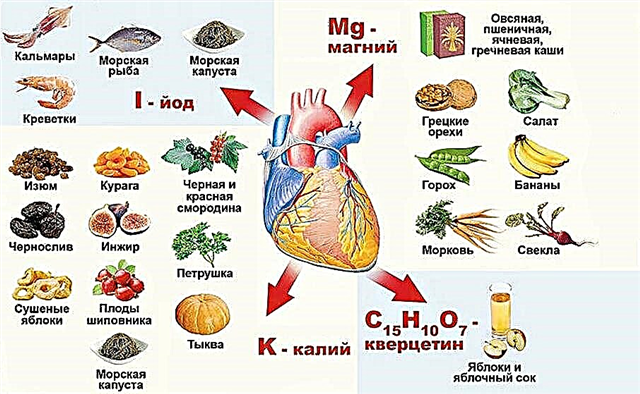
- elektrolyyttihäiriöt - tiettyjen mineraalien (kalium, natrium, magnesium, kalsium) liika tai päinvastoin puute veressä;
- happo-emästasapainon muutos (veren pH).
- Intrakardiaalinen - näitä ovat orgaaninen sydänsairaus:
- iskeeminen sydänsairaus (CHD);
- krooninen sydämen vajaatoiminta (CHF);
- synnynnäiset ja hankitut sydänvauriot;
- kardiomyopatia;
- perikardiitti;
- infarktin jälkeinen kardioskleroosi;
- krooninen cor pulmonale
Luokittelu ja tyypit
SVT:tä on monia muotoja ja tyyppejä, jotka on jaettu eri ominaisuuksien mukaan. Virtauksen varrella eristetään paroksysmaalinen (paroksismaalinen) ja ei-paroksysmaalinen (jatkuu jatkuvasti). Myös seuraavat supraventrikulaarisen takykardian muodot löytyvät: sinus-, käänteis-, eteislepatus ja eteisvärinä.
Paroksismaalinen vastavuoroinen AV-solmukkeen takykardia on yleisin SVT-muoto nuorilla terveillä ihmisillä. Voit lukea lisää siitä, miksi se ilmenee ja kuinka sitä hoidetaan täältä.
Paroksismaalinen supraventrikulaarinen takykardia
Paroksismaalisen supraventrikulaarisen takykardian käsite sisältää eteisvärinää ja lepatusta lukuun ottamatta ja kohtauksellisen eteiskammiohäiriöt. Paroksismaalisten muotojen erillinen eristäminen on kliinistä merkitystä, koska nämä rytmihäiriöt ovatOSuurempi uhka ihmishengelle kuin jatkuva virtaus.
Yhteys johtuu myös siitä, että kaikilla paroksismaalisilla SVT:illä (paitsi SVC-oireyhtymällä) on yhteisiä piirteitä:
- nopean sydämen sykkeen äkillinen ilmaantuminen ja sama äkillinen lakkaaminen;
- korkeampi, verrattuna pysyvään SVT:hen, syke;
- hyökkäykseen liittyvät samanlaiset kliiniset oireet;
- samat hoito-ohjelmat rytmihäiriöiden lopettamiseksi.
Suurin osa potilaistani sanoo, että hyökkäyksen aikana heillä on terävä sydämenlyönti, epämukavuus, puristus sydämen alueella ja yleinen heikkous. Vakavammissa tapauksissa, kun verenpaine laskee epäsäännöllisen sydämen rytmin takia, potilaalle kehittyy huimausta, kärpästen välkkymistä silmien edessä - ns. huimausta ja joskus hän menettää tajuntansa (pyörtyminen).
Takykardiakohtaukseen voi myös liittyä hikoilua, pahoinvointia ja vapinaa kehossa. Näen usein potilaita, jotka virtsaavat useammin sen jälkeen.
Noin 10-15 %:lla potilaista kohtauksen aikana pääoireet ovat vatsakipu, pahoinvointi, oksentelu ja toistuva ulostamistarve. Usein he ovat jopa sairaalahoidossa leikkausosastolla akuutin vatsan diagnoosilla.
Monet potilaistani eivät tunne lainkaan rytmihäiriöiden ilmenemismuotoja, vaikka heillä on kardiogrammia otettaessa supraventrikulaarista takykardiaa.
Ikääntyneillä sydänsairauksia sairastavilla henkilöillä kohtaus voi aiheuttaa sydänkipua, sydämen vajaatoiminnan oireiden pahenemista (hengenahdistus, väsymys, jalkojen turvotus), hypotensiota, keuhkoödeemaa ja sokkia. Tällaisilla potilailla on tärkeää määrittää oikein merkkien lähde: he kärsivät usein suuresta määrästä patologioita, joista jokaisella voi olla samanlaisia ilmiöitä. Kuinka olla hämmentymättä? Oikea kysymys on avainasemassa. Jokainen valitus on esitettävä yksityiskohtaisesti ja tutkittava sen alkuperäprosessia. Älä unohda potilaan ulkoisia merkkejä, jotka usein auttavat nopeasti määrittämään potilaan kärsimyksen perimmäinen syy.
Eteisen takykardia (AT)
Tähän tyyppiin kuuluu SVT, jossa rytmihäiriön lähde on eteisessä. Näiden lähteiden lukumäärästä riippuen erotetaan monomorfiset ja polymorfiset eteistakykardiat.
Noin 10-15 % kaikista NVT-tapauksista on PT. Pieniä PT-oireita voidaan havaita myös terveillä ihmisillä.
Kliinisen kulun mukaan ne ovat kohtauksellisia ja pysyviä, kohtauksellisia on yleisempiä. Jatkuvalla muodolla henkilö ei ehkä kokea epämiellyttäviä tuntemuksia.
Useimmilla eteistakykardioilla on samat syyt kuin kaikilla rytmihäiriöillä. Ne kehittyvät joskus eteisleikkauksen jälkeen. Polymorfiset PT:t esiintyvät useimmissa tapauksissa vaikeassa bronkopulmonaalisessa patologiassa.
Polymorfinen variantti on epäsuotuisa merkki, joka lisää kuoleman todennäköisyyttä. Tilanteen vakavuus ei kuitenkaan usein liity itse rytmihäiriöön, vaan taustalla olevan taudin kulkuun, joka aiheutti takykardian esiintymisen.
Pitkän, ei-kohtauksellisen PT:n kulun seuraukset: sydämen onteloiden laajeneminen ja sydänlihaksen kyvyn pumpata verta normaalisti heikkeneminen.
EKG-merkit
Kaikilla NVT:illä on yhteisiä piirteitä kardiogrammissa:
- kohonnut syke (HR) - 100 - 250 minuutissa;
Tietenkin jokaisella rytmihäiriötyypillä on omat yksilölliset ominaisuutensa filmillä. Tämä johtuu siitä, että sydämen rytmihäiriö perustuu sydämen riittämättömään sähköiseen toimintaan ja se on jokaisessa tapauksessa erilainen. On syytä mainita seuraavat NVT:n kardiogrammien ominaisuudet:
- Ennen sinoatriaalisen vastavuoroisen takykardian paroksismia esiintyy aina eteisen ekstrasystolia.
- Eteistyypille on ominaista P-aallon muodon muutos (amplitudin lasku, muodonmuutos, negatiivisuus). Ehkä 1. asteen AV-salpauksen kehittyminen, joka ilmenee elokuvassa P-Q-välin pidentymisenä.
- SVC-oireyhtymässä paljastetaan kolme erityistä merkkiä: delta-aallon esiintyminen, P-Q-välin lyheneminen, QRS-kompleksin laajeneminen ja muodonmuutos.
- Eteisvärinä ja lepatus. P-aallot puuttuvat kokonaan. Sen sijaan esiintyy usein suuria F-aaltoja (lepattaessa) tai pieniä satunnaisia f-aaltoja.

Joskus tapahtuu, että supraventrikulaarinen takykardia EKG:ssä ei ole näkyvissä, varsinkin usein se tapahtuu paroksismaalisessa muodossa. Siksi määrään potilailleni lähes aina Holterin (päivittäisen) EKG-seurannan.
Erityinen intrakardiaalinen elektrofysiologinen tutkimus suoritetaan sellaisten harvinaisten SVT:iden tunnistamiseksi, joilla on lisäreittejä impulssille. Sillä on suuri merkitys, koska kirurgisen hoidon tarve määritetään tämän testin tulosten perusteella.
Hoito
NVT-terapialla on 2 tavoitetta:
- kohtausten lievitys;
- paroksysmien esiintymisen estäminen.
Ammattistandardin protokollan mukaan NVT:n pysäyttämisalgoritmi on seuraava: vagaalitekniikat → sähköinen kardioversio → lääkekardioversio.
Supraventrikulaarisen takykardian hyökkäyksen lievittämiseen ovat erittäin tehokkaita ns. vagaalitestit, jotka toimivat vagushermon mekaanisen tai refleksistimulaation periaatteella, mikä hidastaa sykettä. Seuraavat tekniikat erotetaan toisistaan:
- Valsalva testi - kasvojen rasittaminen poskien turvotuksella 20-30 sekunnin ajan maksimihengityksen jälkeen;
- kaulavaltimoontelohieronta - kaulavaltimon voimakas paine ja hieronta alaleuan kulman alueella;
- Ashnerin testi - suljettujen silmämunien painaminen 5 sekunnin ajan;
- kylmä - kasvojen pesu tai pään kastaminen kylmään veteen;
- väkivaltainen gag-refleksin haaste - stimuloimalla kielen juurta;
- nopea ja raju yskä.
Käytännössäni pidän Valsalva-testiä turvallisimpana.
Jos hyökkäys jatkuu yllä olevien manipulaatioiden jälkeen, annetaan sähköisku käyttämällä ulkoista kardioversiota tai transesofageaalista stimulaatiota.
Jos nämä toimenpiteet ovat tehottomia tai niiden toteuttaminen on mahdotonta asianmukaisten laitteiden puutteen vuoksi, turvaudun seuraavien rytmihäiriölääkkeiden (MP) suonensisäiseen antamiseen:
- "trifosadeniini" ("ATF");
- verapamiili, diltiatseemi;
- propranololi, esmololi, sotaloli;
- "Amiodaroni";
- "Prokaiiniamidi".
Kohtausten ehkäisemiseksi tehokkain on operatiivinen (kirurginen) menetelmä - radiotaajuusablaatio (RFA), joka koostuu sydämen arytmogeenisen alueen tuhoamisesta korkeataajuisella altistuksella virralle. Tämä menetelmä on vasta-aiheinen raskauden aikana, koska siihen liittyy röntgenaltistus.
Kohtausten huumeehkäisyyn käytetään samoja lääkkeitä kuin hyökkäyksen lievitykseen, vain niitä käytetään tablettien, ei injektioiden, muodossa.
Kriteeri, jonka mukaan supraventrikulaarisen takykardian hoito oli onnistunut, on kohtausten lopettaminen.
Ovatko vaihtoehtoiset hoitomenetelmät tehokkaita
Internetistä löydät laajan valikoiman perinteisen lääketieteen reseptejä kaikenlaisten rytmihäiriöiden, mukaan lukien VVT, hoitoon. On kuitenkin syytä tietää, että toistaiseksi ei ole saatu luotettavaa tietoa ei-perinteisten hoitomenetelmien tehokkuudesta.
Lisäksi monilla yrteillä on farmakologinen yhteensopimattomuus rytmihäiriölääkkeiden kanssa, eli yhdessä käytettynä tehokkuus voi heikentyä tai päinvastoin lääkkeen sivuvaikutusten todennäköisyys kasvaa. Siksi perinteisen lääketieteen menetelmien käyttö voi olla hyödytöntä, mutta myös haitallista.
Käytännössäni tapaan usein potilaita, jotka eivät luota perinteisiin hoitomenetelmiin. Heitä on vaikea kannustaa ottamaan hengenpelastuslääkkeitä. Tällaisissa tapauksissa turvaudun temppuihin, jotta he voivat käyttää haluttuja kansanlääkkeitä (tietenkin samaa mieltä kanssani), mutta vain yhdessä tarvittavien pillereiden kanssa. Perinteinen lääketiede on täynnä reseptejä, joissa käytetään maksuja, infuusioita ja keitteitä. Voit lukea rytmihäiriöiden hoitamisesta yrteillä täältä.
Asiantuntijan neuvoja
Syyn poistamisella on tärkeä rooli SVT-hyökkäysten ehkäisyssä. Siksi suosittelen voimakkaasti, että potilaani lopettavat tupakoinnin, rajoittavat kahvin ja alkoholin käyttöä, välttävät kovaa stressiä ja liiallista fyysistä rasitusta. On myös tarpeen suorittaa tutkimus sellaisen taudin tunnistamiseksi, joka voi aiheuttaa rytmihäiriön kehittymistä, ja sen asianmukaista hoitoa (IHD, CHF, diffuusi toksinen struuma jne.). On tärkeää muistaa, että takykardia on joko normaali kehon reaktio stressiin tai oire sydänvauriosta. Tätä varten on tärkeää, että tarkkailet itseäsi ja rytmiäsi. Jos huomaat kohtausten yleistymisen, ilmoittaudu lääkärin kuulemiseen, kun olet aiemmin huomannut itsellesi olosuhteet, joissa takykardia ilmenee.
Tapauksissa, joissa ei ole selvää yhteyttä, lääkäri suosittelee testien suorittamista. Ensimmäinen askel patologisen takykardian ongelman ratkaisemisessa on päästä eroon kaikista tekijöistä, jotka voivat aiheuttaa sen terveellä henkilöllä, toisin sanoen stressistä. Pysy rauhallisena ja pidä huolta itsestäsi on tärkeä neuvo rytmihäiriöiden hoidossa.
Kliininen tapaus
34-vuotias nainen tuli tapaamaan minua klinikalle valittaen sydämentykytystä, johon liittyi huimauksen tunnetta ja lievää huimausta. Nämä oireet alkoivat vaivata potilasta noin 2 kuukautta sitten. Nainen totesi myös, että hän oli äskettäin ärtynyt ja hänen unensa oli huonontunut. Yleistutkimuksessa paljastui epäsäännöllinen pulssi ja suurentunut kilpirauhanen.
Potilaalle tehtiin EKG, joka ei osoittanut patologisia muutoksia. Potilas ohjataan kardiologin ja endokrinologin konsultaatioon. Kardiologi suoritti Holterin EKG-seurannan, joka paljasti monomorfisen eteistakykardian paroksismit, joiden syke oli jopa 160 / min. Endokrinologin määräämät ultraääni- ja kilpirauhashormonit osoittivat merkkejä autoimmuunisesta kilpirauhastulehduksesta - kilpirauhasen hajanaista kasvua, TSH-tason laskua, korkeita T4-pitoisuuksia ja TPO-vasta-aineita.
Diagnosoitu Hashimoton kilpirauhastulehdus, tyreotoksinen vaihe, kohtauksellinen PT. Beetasalpaajia määrättiin hidastamaan sykettä, endokrinologin lisätarkkailun osoitettiin säätelevän hormonitasoja ja korvaushoitoa.